 , 安模, 杨波, 吕春潮, 梁碧先, 黎姣
, 安模, 杨波, 吕春潮, 梁碧先, 黎姣 深圳市龙华区人民医院 神经外科, 广东 深圳 518109
2020-05-12 收稿, 2020-07-24 录用
*通讯作者: 范少平
摘要: 本研究探讨彩色多普勒超声在高血压脑出血(HICH)显微手术及围术期脑血流动力学监测中的应用价值。选取HICH患者87例,分为超声引导组和常规手术组。采用经颅彩色多普勒超声监测患者大脑中动脉围术期血流动力学参数,并比较血肿清除率、脑梗死发生率,以及近、远期疗效。结果显示,超声引导组术后第2天血肿清除率高于常规手术组(P < 0.05),术后7天脑梗死发生率低于常规手术组(P < 0.05),近、远期疗效均优于常规手术组(P < 0.05)。与常规手术组比较,超声引导组术后7天的收缩期峰血流速度(Vs)、舒张期末血流速度(Vd)、平均血流速度(Vm)升高,搏动指数(PI)降低(P < 0.05)。表明彩色多普勒超声可有效监测HICH患者脑血流动力学改变,术中实时超声引导可准确定位颅内血肿位置,提高血肿清除率,有利于改善预后。
关键词: 高血压脑出血显微手术彩色多普勒超声脑血流动力学血肿清除率
Application Value of Color Doppler Ultrasound in Microsurgery and Perioperative Monitoring of Cerebral Hemodynamics in HICH
FAN Shaoping
 , AN Mo, YANG Bo, LYU Chunchao, LIANG Bixian, LI Jiao
, AN Mo, YANG Bo, LYU Chunchao, LIANG Bixian, LI Jiao Department of Neurosurgery, The People's Hospital of Longhua, Shenzhen 518109, Guangdong, P. R. China
*Corresponding author: FAN Shaoping
Abstract: The application value of color Doppler ultrasound in microsurgery and perioperative monitoring of cerebral hemodynamics in hypertensive intracerebral hemorrhage (HICH) is analyzed in this study. 87 patients with HICH were divided into ultrasound-guided group and conventional operation group. The hemodynamic parameters of middle cerebral artery were monitored by transcranial color Doppler ultrasound. The clearance rate of hematoma, incidence of cerebral infarction, short-term and long-term effects were compared. The results showed that the clearance rate of hematoma of ultrasound-guided group was higher than that of conventional operation group on the 2 days postoperative (P < 0.05), the incidence of cerebral infarction was lower than that of conventional operation group on the 7 days postoperative (P < 0.05), and the short-term and long-term effects were better than those of conventional operation group (P < 0.05). Compared with the conventional operation group, the Vs, Vd, Vm of ultrasound-guided group were increased, PI was decreased on the 7 days postoperative (P < 0.05). Therefore, color Doppler ultrasound is an effective method to monitor the changes of cerebral hemodynamics in HICH. Real-time ultrasound guidance can accurate the location of intracranial hematoma, improve the clearance rate of hematoma, and improve the prognosis.
Key words: hypertensive intracerebral hemorrhagemicrosurgerycolor Doppler ultrasoundcerebral hemodynamicsclearance rate of hematoma
高血压脑出血(HICH)是神经外科重症之一, 基底节区出血约占70%, 起病急、发展快, 致残率和致死率均较高, 患者整体预后较差[1]。外科手术是HICH的主要治疗方式, 其中显微手术以手术时间短、创伤小等优势备受患者推崇[2]。目前, 临床常采用一些手术辅助装置引导手术, 以最小医源性创伤获取最佳治疗效果[3]。CT、MRI、神经导航装置等操作较复杂、耗时长、费用高, 应用局限性较大[4]。经颅多普勒超声具有操作方便、价格低、可重复性强等特点, 可对颅内大血管的血流状态进行评估[5]。术中实时超声可充分了解血肿形态、大小, 准确定位血肿位置, 减轻手术对正常脑组织的损伤[6]。本研究旨在探讨彩色多普勒超声在HICH患者显微手术及围术期脑血流动力学监测中的应用价值。
1 资料与方法1.1 一般资料选取2018年1月~2019年10月我院收治的HICH患者87例为研究对象。入组标准:(1)经CT检查确诊为HICH, 符合《中国脑出血诊治指南》[7]相关诊断标准; (2)有手术指征, 血肿量为30~60 mL; (3)格拉斯哥昏迷评分(GCS)≥5分; (4)患者及家属均知情同意。排除标准:(1)其他原因所致的脑出血; (2)脑疝、脑卒中、颅内动脉瘤、动脉血管畸形等颅内疾病; (3)凝血功能障碍; (4)原发性神经功能损伤、认知功能障碍、精神状态异常; (5)其他手术禁忌。
根据术中是否采用实时超声引导将患者分为超声引导组(48例)和常规手术组(39例)。超声引导组:男28例、女20例; 年龄50~73岁, 平均(61.5±5.4)岁; 血肿量(45.6±8.7)mL。常规手术组:男24例、女15例; 年龄51~75岁, 平均(63.0±5.1)岁; 血肿量(44.9±8.8)mL。两组一般资料比较差异均无统计学意义(P>0.05)。
1.2 方法1.2.1 仪器设备迈瑞DC-8EXP全数字彩色多普勒超声诊断仪, L12-3E探头, 频率6~10 MHz; 德力凯EMS-9数字化经颅彩色多普勒超声诊断仪, 2 MHz脉冲式探头。
1.2.2 手术方法所有患者均在发病6 h内进行手术, 行气管插管全身麻醉, CT确定血肿位置, 于颞骨上血肿对应处作一大小约3.0 cm骨窗, "十"字形切开硬膜。超声引导组行术中实时超声引导下小骨窗经侧裂入路显微手术:硬膜切开后先采用超声诊断仪探查颅内血肿位置及范围, 根据超声探查结果选择侧裂蛛网膜切开及进入血肿腔的侧裂入路, 显微镜下分离侧裂蛛网膜, 排出脑脊液, 注意保护侧裂区血管及正常脑组织, 经侧裂间隙进入至岛叶皮层后切开岛叶皮层约1.5 cm进入血肿腔, 超声实时监测下清除血肿[8]。血肿清除后, 超声再次探查血肿有无残留。术毕电凝止血, 将引流管置于血肿腔内, 缝合硬膜, 逐层关颅。常规手术组行单纯小骨窗开颅经侧裂入路显微手术。术后第2天复查头颅CT, 观察颅内血肿清除情况。
1.2.3 经颅多普勒超声检查方法采用经颅彩色多普勒超声诊断仪监测术前1天及术后7天患者双侧大脑中动脉(MCA)血流动力学参数平均值, 测量参数包括:收缩期峰血流速度(Vs)、舒张期末血流速度(Vd)、平均血流速度(Vm)、搏动指数(PI)。
1.3 观察指标(1) 一般情况。包括:术后第2天血肿清除率、术后7天脑梗死发生率、术后7天GCS评分。
(2) 手术前后脑血流动力学参数。
(3) 近期疗效。术后1个月, 采用中国卒中量表(CSS)[9]评估近期疗效。
(4) 远期疗效。术后6个月, 采用格拉斯哥预后评分(GOS)[10]评估远期疗效。
1.4 统计学方法采用SPSS 22.0软件进行数据分析, 计数资料以[n(%)]表示, 采用χ2检验, 等级资料行秩和检验; 计量资料以(x±s)表示, 采用t检验。P<0.05为差异有统计学意义。
2 结果2.1 两组一般情况比较超声引导组术后第2天血肿清除率高于常规手术组, 术后7天脑梗死发生率低于常规手术组, 差异有统计学意义(P<0.05)。见表 1。典型病例手术前后颅内血肿超声图像见图 1。
表1
| 表 1 两组一般情况比较 | ||||||||||||||||||||||||||||||||||||||
图 1
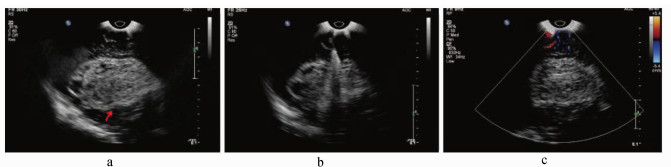 | 图 1 典型病例手术前后颅内血肿超声图像 a.术前超声探查所见血肿部位及范围; b.术中超声探查所见部分血肿残留; c.术后超声探查所见血肿清除良好 |
2.2 两组手术前后脑血流动力学参数比较与常规手术组比较, 超声引导组术前1天的Vs、Vd、Vm无显著变化(P>0.05);超声引导组术后7天的Vs、Vd、Vm升高, PI降低, 差异有统计学意义(P<0.05)。见表 2。
表2
| 表 2 两组手术前后脑血流动力学参数比较(x±s) | ||||||||||||||||||||||||||||||||||
2.3 两组近期疗效比较超声引导组近期疗效优于常规手术组, 差异有统计学意义(P<0.05)。见表 3。
表3
| 表 3 两组近期疗效比较[n(%)] | |||||||||||||||||||||||||||||||||||
2.4 两组远期疗效比较超声引导组远期疗效优于常规手术组, 差异有统计学意义(P<0.05)。见表 4。
表4
| 表 4 两组远期疗效比较[n(%)] | |||||||||||||||||||||||||||||||||||
3 讨论3.1 彩色多普勒超声对HICH围手术期血流动力学改变的监测HICH是高血压常见并发症, 血肿形成后, 大量血凝块及其分解产物可破坏基底节区的神经元, 造成不可逆损伤, 直接威胁患者生命安全, 需快速清除血肿、降低颅内压、控制脑水肿, 进而改善预后, 提升生存质量[11]。在HICH的病情转归中, 颅内高压是十分重要的病理环节, 过高的颅内压会导致患者脑血流动力学的改变及脑灌注压的下降, 监测患者脑血流动力学变化有助于指导临床治疗及改善预后[12]。经颅多普勒超声是临床常用的检查方法, 具有无创、经济、便捷等优势, 可实时监测患者颅脑血流速度变化情况, 反映患者颅内压、脑组织灌注量的变化, 无创评价患者大脑中动脉血流变化情况[13]。有研究显示, 经颅多普勒超声参数PI与患者颅内压密切相关, 认为超声参数可代替有创颅内压检查[14]。中量和大量脑出血患者的Vs、Vd、Vm均降低, PI升高, 且出血量越大, 患者的Vs、Vd、Vm降低或PI升高越明显[15]。本研究结果显示, 术前1天, 超声引导组的Vs、Vd、Vm与常规手术组比较无显著变化(P>0.05);术后7天, 超声引导组的Vs、Vd、Vm较常规手术组升高(P<0.05), PI较常规手术组降低(P<0.05), 表明显微手术后HICH患者脑血流动力学得到改善, 经颅多普勒超声参数变化能反映HICH患者颅内压的变化, 提示经颅多普勒超声可作为监测HICH患者围手术期脑血流动力学改变的有效手段。
3.2 术中实时超声在HICH显微手术中的定位、引导作用目前, 微侵袭治疗渐成神经外科主流方向, 相较于传统开颅手术, 显微镜手术治疗适应证更广泛, 并且随着医学设备的更新换代, 显微镜下视野清晰度更高, 观察角度多样, 操作过程也愈发简单, 已被广泛应用于HICH的临床治疗中[16]。手术中, 医师常采用超声、CT、MRI、神经导航等辅助装置进行引导, 其中, 小凸阵超声探头为术中专用探头, 具有体积小、接触面小等特点, 利用独有的扇形成像特征, 可在最小的骨窗内探测最广泛的颅内结构, 有助于分辨颅内血肿与正常脑组织[17]。彩色多普勒功能可清晰显示血管走形, 避开重要血管, 找到最佳手术入路, 最大限度地减轻对正常脑组织的损伤[18]。术中实时超声可准确测量颅内血肿大小, 定位颅内血肿位置, 在显微镜下按照一定顺序逐步清除血肿, 达到最大程度清除颅内血肿的目的[19]。术中超声可提供实时动态图像, 监测、引导手术过程, 判断颅内血肿清除情况[20], 本研究结果显示, 超声引导组术后第2天血肿清除率高于常规手术组(P<0.05), 术后7天脑梗死发生率低于常规手术组(P<0.05), 近、远期疗效均优于常规手术组(P<0.05), 说明术中实时超声引导显微手术, 可有效指导手术进程, 准确定位颅内血肿位置。
综上所述, 彩色多普勒超声可有效监测HICH患者围手术期脑血流动力学改变, 术中实时超声引导在HICH患者显微手术中可准确定位颅内血肿位置, 提高血肿清除率, 有利于改善患者预后。
参考文献
| [1] | 官念, 吴碧华, 刘黎明, 等. 脑出血病因及相关机制的研究进展[J]. 中华老年心脑血管病杂志, 2016, 18(6): 670-672. |
| [2] | 覃思杰, 刘桂彪, 罗建设, 等. 超声引导下经微骨窗显微手术治疗基底节区脑出血的临床应用效果观察[J]. 中国临床新医学, 2018, 11(10): 989-992. |
| [3] | 魏嘉良, 董艳, 侯立军. 高血压脑出血微创手术治疗进展[J]. 第二军医大学学报, 2015, 36(12): 1333-1338. |
| [4] | 康莹丽, 杨晓菲, 鲍海华. CT定位辅助穿刺引流术治疗高血压脑出血疗效观察[J]. 临床军医杂志, 2018, 46(7): 824-826. |
| [5] | 周敏, 石守印, 汪永新. 多普勒超声在高血压脑出血局部血流变化的临床应用[J]. 中国保健营养, 2019, 29(15): 368. |
| [6] | 王光绿, 邓峰, 潘明远, 等. 术中实时超声引导下小骨窗经侧裂显微手术治疗高血压基底节区脑出血的效果[J]. 河北医学, 2020, 26(3): 493-497. |
| [7] | 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国脑出血诊治指南(2014)[J]. 中华神经科杂志, 2015, 48(6): 435-442. |
| [8] | 邓峰, 韩方华, 叶长空, 等. 术中B超在小骨窗经侧裂显微手术治疗高血压基底节区脑出血的应用价值[J]. 右江医学, 2016, 44(5): 517-521. |
| [9] | 中华神经科学会, 中华神经外科学会. 全国第四届脑血管病学术会议:脑卒中临床疗效评定标准[J]. 中华神经科杂志, 1996, 29(6): 381-383. |
| [10] | 沈健, 杨华. 不同手术时机小骨窗显微手术治疗高血压脑出血与日常生活活动能力量表、格拉斯哥预后评分的相关性[J]. 中国老年学杂志, 2017, 37(2): 354-356. |
| [11] | 殷会咏. 比较神经内镜手术与去骨瓣开颅术治疗高血压基底节区脑出血的效果[J]. 河南外科学杂志, 2020, 26(4): 96-97. |
| [12] | 孙友鹏.TCD对高血压性脑出血所致的脑水肿及颅内压的判断及应用研究[D].长沙: 湖南师范大学, 2019. |
| [13] | 曹新颖, 黎军, 郑伟, 等. TCD监测自发性脑出血患者的脑血流变化[J]. 立体定向和功能性神经外科杂志, 2017, 30(5): 301-305. |
| [14] | 王文娟, 杨中华, 赵性泉, 等. 原发性脑出血急性期经颅多普勒血流参数变化规律[J]. 中国卒中杂志, 2010, 5(3): 212-216. |
| [15] | 袁惠娟, 安红伟. 经颅多普勒对脑出血微创术的疗效评价[J]. 中华神经外科疾病研究杂志, 2013, 12(2): 177-178. |
| [16] | 姚国权, 侯仕强, 林宁. 显微镜下手术治疗高血压基底节脑出血的疗效观察[J]. 中华全科医学, 2020, 18(7): 1131-1133. |
| [17] | 葛先立, 焦红军. 超声引导微创清除术治疗高血压脑出血的疗效及安全性分析[J]. 中国实用神经疾病杂志, 2019, 22(11): 1210-1215. |
| [18] | 姚文华, 朱成明, 刘力, 等. 术中超声在高血压脑出血小骨窗开颅血肿清除术中应用价值[J]. 四川医学, 2018, 39(2): 198-202. |
| [19] | 唐文元, 洪涛, 万登敏. 彩超辅助高血压脑出血的显微手术治疗[J]. 重庆医学, 2014(29): 3953-3955. |
| [20] | 姚文华, 朱成明, 刘力, 等. 超声在高血压脑出血术中的应用价值与预后关系[J]. 中华神经外科疾病研究杂志, 2018, 17(2): 85-87. |
